今回は、赤羽根 良和先生の「肩関節拘縮の評価と運動療法」について紹介します。
書籍情報
| 書籍名 | 肩関節拘縮の評価と運動療法 |
| 著者名 | 赤羽根 良和(著) 林 典雄(読み手) |
| 発刊日 | 2013/6/15 |
| ページ数 | 250ページ |
| 出版社 | 運動と医学の出版社 |
- 肩関節拘縮の患者さんに悩んでいる方
- 臨床的な肩関節拘縮による運動療法が知りたい方
- 肩関節の炎症性と拘縮性が違いがよくわかっていない方
その中で、特に参考になった内容3つをまとめました。
肩関節拘縮の基本評価
そもそも拘縮とは?
拘縮とは、関節自体、あるいはその周囲にあって関節を支持している結合組織、すなわち筋、腱および関節方などが短縮した状態
理学療法ハンドブックP357
これを踏まえて、本書では肩関節拘縮の基本評価に対し、問診・視診・触診をうまく組み合わせる事が重要であると主張しています。
問診
問診では、特に疼痛に関する情報の抽出が重要です。
これから治療すべき組織を把握し、おおよその病態をイメージすることが良い治療をする第一歩となります。
- 発症時期
- 発症要因
- 疼痛部位の示し方
- 疼痛の発現部位
主にこの4つを重要視してこれからの評価や治療に繋げていくことが大切です。
疼痛が出現してから現在にまでの時間経過やきっかけを聴取することで、疼痛が炎症性のものか、拘縮性のものかおおよその判断をします。
1.発症時期
<2~3日前の疼痛>
・急性期の可能性が高い
・疼痛要因は、炎症由来
・肩峰下滑液包等へのブロック注射の効果が高い
※患部の機械刺的刺激が加わる運動療法の実施は、炎症や疼痛が増悪させる危険性があることを念頭に置き、局所安静と具体的な日常生活指導を確実に行いたい時期。
<2〜4週間前からの疼痛>
・亜急性期の可能性が高い(亜急性期では、急性症状を脱した時期であり、部分的に組織修復反応が進行してくる)
・癒着は不十分なものであり、拘縮の程度としては比較的軽度なもの
・多くの場合、運動療法による筋攣縮を除去することで、可動域が大きく変化することが多い
※炎症反応が遷延している症例や合併症に糖尿病を有している症例では、炎症の再燃や疼痛を増悪させない対応が求められる。
<2〜3ヶ月以上前からの疼痛>
・慢性期の可能性が高い
・拘縮を主体とする機能障害の存在が疼痛の要因となっている症例が多い
・炎症は基本的に落ち着いている
・拘縮除去を中心とした運動療法の実施が重要
※1年以上疼痛が存在し、疼痛が軽減しない症例の場合、拘縮の残存とともに、二次的な腕神経叢由来の疼痛が絡んでくる事が多く、神経叢自体の緊張緩解を目的とした運動療法が必要なってくる。
2.発症要因
疼痛の発生要因を考察することは、運動療法を進めていく上で重要なことである。
そのために、ここでは疼痛の発生要因を化学的ストレスによる疼痛(炎症性)と物理的ストレスによる疼痛(拘縮性)に鑑別する必要がある。
<化学的ストレスによる疼痛(炎症性)>
・炎症によって発生する疼痛
・安静時痛や持続する鈍痛を訴える事が多い
・運動療法の適応は低い
※急激に発生する激痛は、石灰沈着生腱板炎である事が多い
炎症期では、滑膜炎に伴う関節水腫の発生により関節内圧が高く、関節運動は疼痛により他方向性に制限される。
⬇︎
機能改善<炎症の沈痛化 肩関節伸展・内転・回旋方向への無理な関節操作は控えるべき
<物理的ストレスによる疼痛(拘縮性)>
・関節に拘縮があり、機械的刺激が局部に集中することで発生する疼痛
・運動療法が基盤であり、動作中や最終可動域、あるいは最終域から戻した瞬間などで鋭利痛を訴える事が多い
・肩関節周囲組織の拘縮は、関節に偏心力を発生させ、圧縮力、牽引力、剪断力、捻転力などの機械的刺激招く。それらを抑止し、生理的な関節運動を誘導することで拘縮の改善を進めていく。
<混合型による疼痛>
・どちらもストレスも含んだ混合型による疼痛
・混合型では、暴力的な関節操作や軽度な外力により、炎症が増悪することも少なくない
3.疼痛部位の示し方
疼痛部位の範囲を的確に捉え、疼痛部位を推測することは重要だが、患者が示す疼痛部位とその原因となる組織は一致しないことも多い
特に、第2肩関節の障害に基づく疼痛は、ほとんどが三角筋を手掌でさするように表現している。
・palmar indication:手掌で疼痛部位を表現すること。
→患者自身が疼痛の場所を認識できていない状態であり、関連痛も考える必要がある
・one point indication:指尖で疼痛部位を示すこと。
→示した場所に疼痛が出現している可能性が高い
4.疼痛の発現部位
疼痛の発生部位が最も複雑な組織は、関節包や滑膜。正常型に比べ、これらの組織に炎症が引き起こされるた場合に、自由神経終末の密度が増加することで疼痛が生じやすくなる。
・関節包の支配神経
→前方:肩甲下神経
→上方:外側前胸神経、筋皮神経
→上方〜後方:肩甲上神経
→下方:腋窩神経
その中でも、腋窩神経→上外側上腕皮神経 筋皮神経→外側前腕皮神経に分布し、
固有感覚を持っています
視診
肩関節障害に対する視診のポイントは、肩甲骨の位置を基準に見ることが大切です
症例の姿勢は、ほとんどが疼痛回避姿勢で、局所症状との関連性を見出す事ができれば、
治療の方向性が明確になります
<前方からの観察>
・健側と比較し、肩の高さの違いや水平面に対する鎖骨の傾斜角度の違いを確認
・肩関節拘縮を有する症例の多くは、肩甲胸郭関節の固定筋である下方回旋筋群(肩甲挙筋、菱形筋群、小胸筋など)の緊張が上方回旋筋群(僧帽筋)よりも優位に高い事がほとんど
・上記のような症例では、肩甲上腕関節と肩甲胸郭関節の協調生が破綻している可能性が高い
<側方からの関節>
・側方からの観察は、頭部の位置、頚椎及び胸椎の彎曲程度を確認
耳垂が肩峰よりも前方に位置
⬇︎
頭部は前方に位置
⬇︎
頚椎は前弯が減少、胸椎過後弯。鎖骨は下制、屈曲。肩甲骨は外転、下方回旋位となり、上腕骨頭は前方に位置してることになる
上記のような姿勢をした症例では、今日腰椎に付着する広背筋の緊張が高く、肩関節挙上に伴う肩甲骨の上方回旋が制限され、結果的にインピンジメントを引き起こす可能性が高い
<後方からの観察>
・後方からの観察は、肩関節と肩甲骨の位置関係や肩甲上腕リズムなどの情報が得られる
・腱板断裂症例では、ほとんどの症例で棘上筋、棘下筋の萎縮が観察される
・上方支持組織が拘縮すると、肩甲骨は外転、下方回旋位を呈する症例が多い
(これは、上方支持組織の過緊張を回避するための逃避姿勢と考えられる)
※臨床上、逃避姿勢を呈する症例は、肩関節の挙上に伴い、肩甲骨の過度な挙上が見られる一方、
内転、上方回旋位は不足していて、肩甲上腕関節では動いていないことが観察される
<上方からの観察>
・患者を背臥位にして、頭部から上方を観察し、肩峰から床面との距離を見る
肩関節拘縮や胸郭出口症候群の症例では肩甲骨が外転している症例が多く、その距離は健側より1〜2横指増大している
⬇︎
肩鎖関節、胸鎖関節の拘縮とともに、前鋸筋上部繊維の緊張、拘縮が考えられる
・肩甲骨が外転したまま背臥位になると、ベット上の上肢は相対的に肩関節過伸展位となる
⬇︎
背臥位すること事体が上方支持組織への伸長刺激となり、疼痛が生じることもある
触診
触診は、肩を構成する組織について三次元的な構造をイメージしながら触ることが大切です
関節肢位が異なることで、対象となる軟部組織の緊張はどう変化するのか、機能解剖学的の考えることが重要となります
さらに、動かした際の緊張の変化や緊張に伴う疼痛の有無の判別は、拘縮治療の基本となります
1.触診技術の基本
・触診を行う際は、示指から環指までの3本を揃え、受容器が豊富な指腹を中心に対象組織にあてる
・脱力した筋や緩んだ靭帯は硬度が低い
・緊張している筋・靭帯・癒着・瘢痕組織などは高度が高い
※硬度の差異から組織を捉えることと、深層の組織を触診するための表層の組織は必ず緩めておくことが技術を向上させるポイントとなる
2.臨床評価における圧痛所見の意義
圧痛の存在は、その対象となる組織の何らかの障害があることを意味する
拘縮肩症例にみられる周囲筋の圧痛所見の多くは、筋攣縮に伴う筋内圧の上昇がその要因と考えられ、
攣縮筋の抽出が評価の第一歩となる
また、攣縮している筋は、関節に近い深層筋で多くみられる
→確実に深層筋を捉える技術の習得が不可欠
<前方からの圧痛>
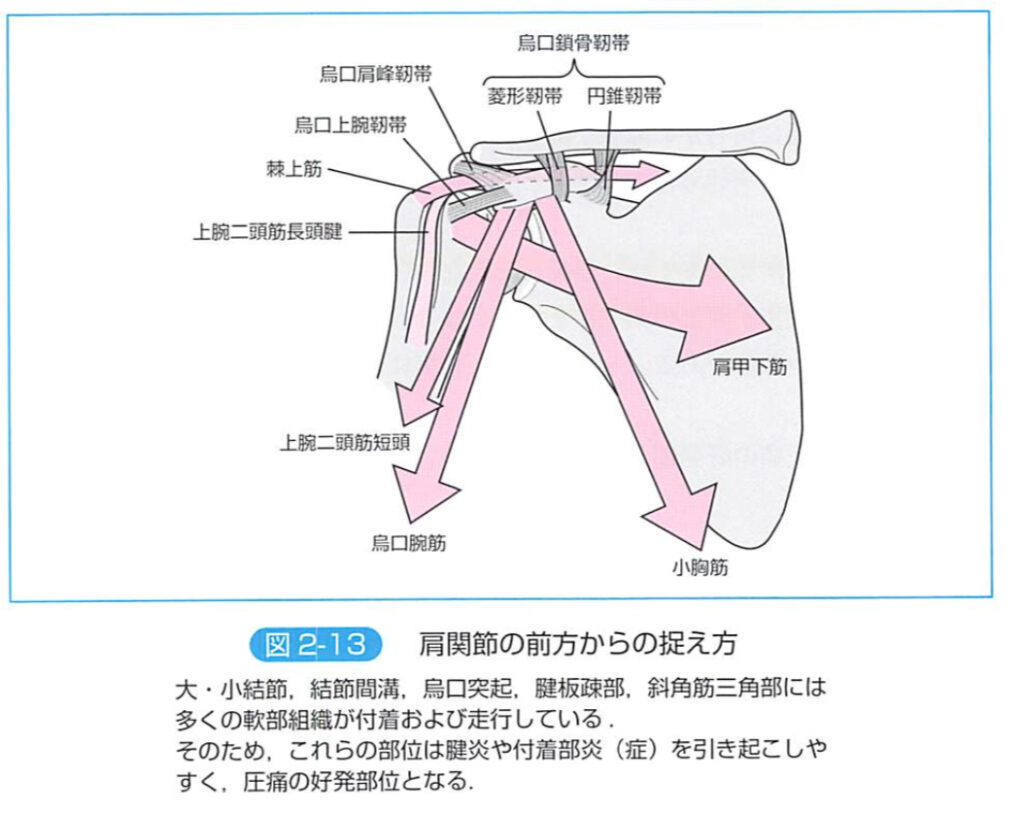
大・小結節、結節間溝、烏口突起、腱板疎部、斜角筋三角部には多くの軟部組織が付着及び走行している
→これらの部位は腱炎や付着部炎を引き起こしやすく、圧痛の好発部位となる
- 肩峰下滑液包炎
- 棘上筋腱、棘下筋腱における炎症
- 腱板損傷
肩関節伸展、内転位に誘導し、鳥口肩峰アーチから大結節を引き出すと、圧痛がより確認しやすくなる
圧痛を確認したら、徒手検査であるpainfularc signやdrop arm signを実施し、インピンジメントの有無も含め、腱板機能について検査をすすめる
- 肩甲下筋腱における炎症
- 腱板損傷
圧痛確認後、lift-offやbelly-pressテストなどを実施して、肩甲下筋の機能について調べる
- 上腕二頭筋腱腱鞘炎
- 上腕二頭筋長頭腱脱臼
圧痛確認後、YergasonテストやSpeedテストを実施する
※上腕二頭筋長頭腱脱臼では、小結節を乗り越える現象を確認することも重要
- 鳥口突起に付着する各軟部組織
- 上腕二頭筋腱長頭腱炎
- 腱板疎部損傷
腱板疎部が損傷や癒着・瘢痕化すると、鳥口上腕靱帯、上関節上腕靭帯の伸長刺激に伴う疼痛や
棘上筋、肩甲下筋の伸長や収縮に伴う疼痛が誘発される
<後方からの圧痛>
- 圧痛部位を抽出する
- 運動時痛を見極めること
肩甲骨の上角・下角・内側縁、QLSは後方の圧痛による好発部位です
上角:肩甲挙筋
下角:広背筋
内側縁:菱形筋群
→それぞれの結合織炎が疑われる
これらの所見は、疼痛回避姿勢(頭部前方位、頚椎前弯減少、胸椎後弯化、肩甲骨外転・下方回旋位)を呈する症例でよくみられます
肩関節拘縮に対する基本的な考え方
肩関節障害では、炎症後の修復反応として各組織間に癒着や瘢痕等によって生じます
そのため、運動療法では、対象となる組織のリモデリング過程を援助することが重要となります
また、関節拘縮に対する治療戦略としては、”安定した関節”の再獲得が最大の目的であり、各関節障害に対するリハビリテーションの共通した基本概念です
関節拘縮と疼痛との関係
関節周囲には、様々な感覚受容器が存在します
その中でも’疼痛’を感じている侵害受容器は自由神経終末であり、肩関節の肩峰下滑液包において豊富にあります
また。肩関節疾患における運動障害は、大別すると”拘縮性運動障害”、”疼痛性運動障害”に分別できる
①拘縮性運動障害
・関節運動に伴い、生理学的に伸びるべき組織が伸びない(伸長性の欠如)
・滑走すべき組織が滑走しない(滑走性の欠如)
→これらの現象から可動性、安定性が損なわれる
Oblique translation理論:
偏った部位の拘縮は上腕骨頭の求心性を乱し、その運動は正常な軌道から逸脱しやすくなる。
Ex,関節包の後方に拘縮が生じる
⬇︎
上腕骨頭の求心位を保つことが困難
⬇︎
前方に偏位
⬇︎
関節周囲筋に攣縮を生じたり、周辺組織に侵害刺激を与える
⬇︎
疼痛の原因となる
このように、運動時痛は拘縮を基盤として発症する症例は非常に多いです
臨床では、各評価を用いて拘縮部位を特定し、的確な運動療法の実施により、拘縮を除去することが症状改善のきっかけとなります
②疼痛性運動障害
・腱板、肩峰下滑液包、上腕二頭筋長頭腱などが炎症を基盤として発症
・疼痛により運動が制限された状態
基本的に拘縮を認めないものの、炎症の存在により侵害受容器の閾値は低く、あらゆる運動で疼痛が引き起こされてしまう
運動療法としては、注射後にzero positionでのcuff pumping(関節包の癒着を解放し、ROM拡大を目的とする局所麻酔)により薬を拡散させ、消炎効果を援助する手技が有効となる
関節拘縮と筋力強化との関係
筋力低下とは?
筋力は、筋繊維の横断面積の増大や筋繊維数の増加によって増強します
逆に、不動や廃用より筋容量が減少すると筋力低下が生じます
→これは筋繊維の数と太さの減少により筋が萎縮するためです
そのため、筋力低下とは、筋実質部の生理学的要因によって生じる
筋出力低下とは?
筋出力は、運動ニューロンの興奮と筋繊維が収縮する割合によって大きくなります
筋攣縮の発生や拮抗筋の緊張が高いと、筋力低下や筋萎縮が認めないにも関わらず、筋力がうまく発揮できません
いわゆる筋出力不全とは、運動神経と筋接合部による生理学的要因によって生じます
つまり、筋力や筋出力を高めるためには、適正な可動範囲と生理的な関節運動を行うための安定した関節の環境が必要
関節拘縮で可動域制限があったり、整理的な関節運動の逸脱があったりすると、筋攣縮を誘発させたり、筋萎縮の助長となってしまいます
肩関節拘縮に関わらず、筋力の問題か筋出力の問題か評価し、それぞれにあったアプローチ方法が重要です
安定した関節運動とは
安定した関節には、関節周辺部の疼痛を認めない
一方、安定性が損なうと、関節周辺部に疼痛を認める
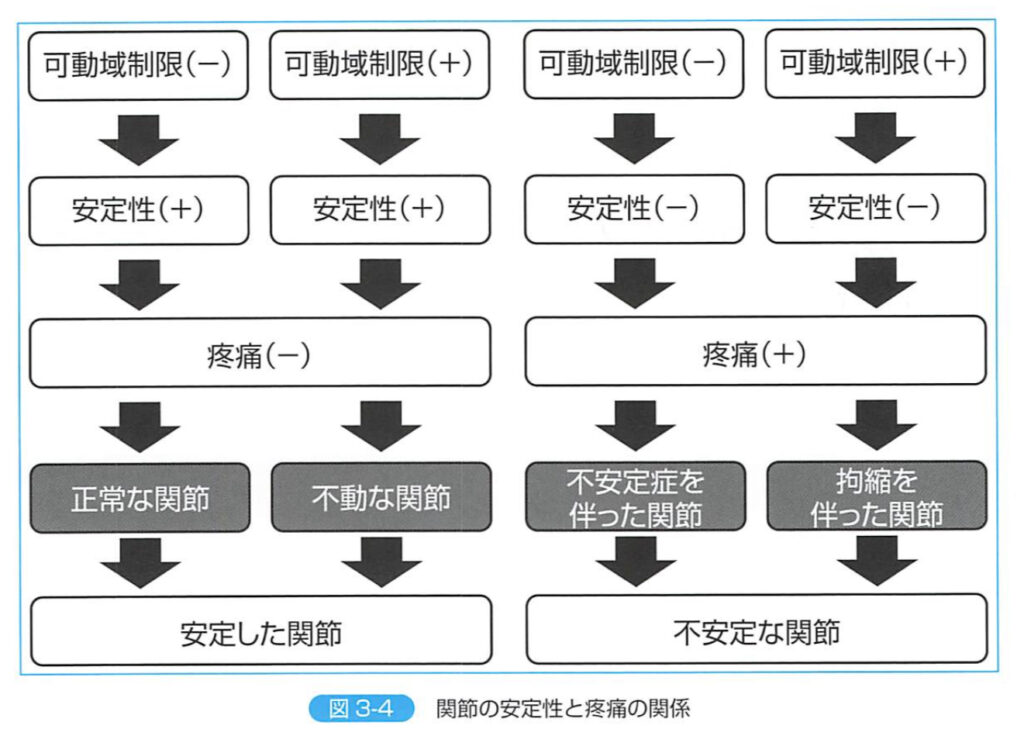
①安定した関節の概念
安定した関節は、
・生理的な軌道に沿ってスムーズに動く「正常な関節」
・全く運動ができない「不動な関節」
が存在する
a,正常な関節
・関節本来の理想的な姿であり、治療者として目指すべき関節の意味
・疼痛、可動域制限、筋力低下がなく、あらゆる方向にスムーズな関節運動ができる関節のこと
b,不動な関節
・関節固定術や変形性関節症の末期などの、関節本来の運動が全くできなくなった状態のこと
関節には、骨格を連結して関節運動を生じさせるための軸が存在する
⬇︎
軸を失った関節は不動となり、力学的な負荷がその関節から生じなくなる
⬇︎
疼痛は消失するが関節機能も同時に損失する
⬇︎
その関節を跨ぐ単関節筋は、筋本来の伸長や収縮する機能を失うため、廃用生筋萎縮が進行する
※関節固定術後、人工関節が予定されている症例は、この背景をしておく必要があります
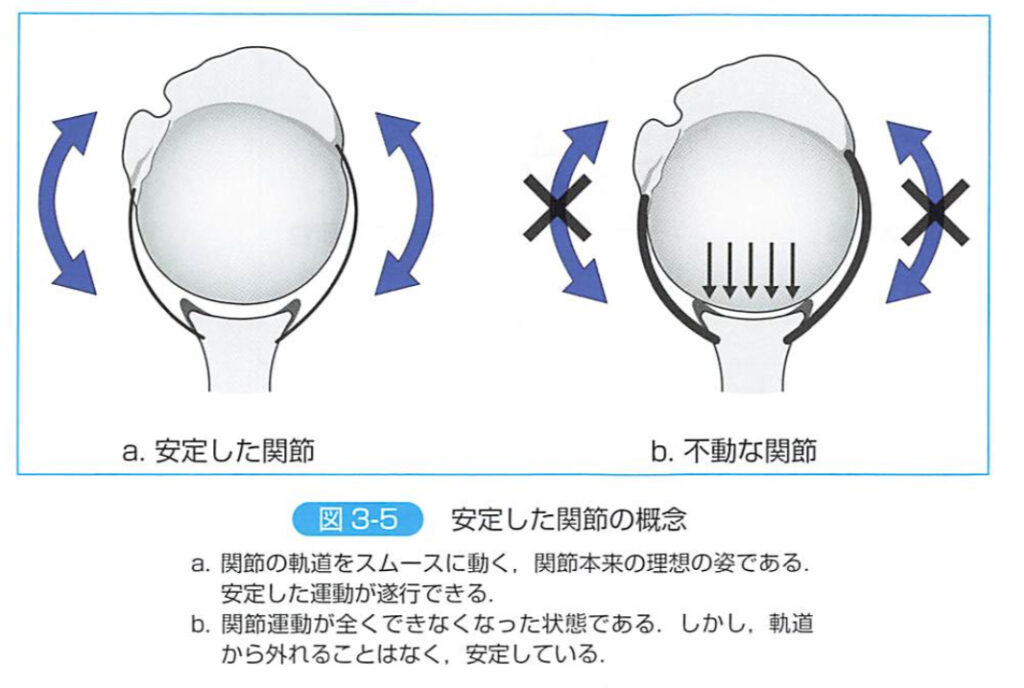
②不安定な関節の概念
不安定な関節には、
・形態的な破綻や器質的な痛みなどの 「不安定症を伴った関節」
・拘縮の存在により生理的軌道から逸脱する「拘縮を伴った関節」
が存在する
a,不安定症を伴った関節
・解剖学的に破綻した関節
・関節内圧を陰圧に保てず、求心位が保持できない関節
- 外傷性肩関節脱臼
- 習慣性肩関節脱臼
- loose shoulder(動揺性肩関節症)
関節支持機構の破綻により、支点がうまく定まらず、骨頭は軌道から逸脱するため不安定症が発生
b,拘縮を伴った関節
・機能学的に破綻した関節
・伸長性の欠如、滑走障害がある組織が、硬度バランスの差異を生み出すことで、
骨頭を軌道内に溜めておけず、求心位が保持できない関節
拘縮の治療では、肩関節を三次元的に捉えた中で、拘縮組織を確実に抽出することが
治療の第一歩となる
各組織の伸長性、滑走性と運動時痛の関連から拘縮部位を推測したら、必ずその組織のストレッチングあるいは癒着の剥離を試す
⬇︎
この操作により、運動時痛が消失あるいは軽減すれば、対処した組織を治療対象として抽出し、
そのまま治療を発展していく
筋が原因となる拘縮
肩関節の拘縮は様々な原因によって生じる
その中で、筋が原因となる拘縮は臨床上非常に多い
ここでは、拘縮の原因としての筋の評価法と運動療法の実際を「棘上筋」を例にして説明する
肩関節構成筋の機能解剖学と評価方法 ex「棘上筋」
a,機能解剖と臨床的特徴
・棘上筋は腱板の上面を形成している
・作用は肩関節外転、上腕骨頭を関節窩に引き寄せる支点形成作用
・棘上筋がもつ肩関節の外転作用自体は、上腕骨頭中心から停止部までの距離が短いため、発揮される筋力はそれほど強くない
→肩関節外転のモーメントアームが大きい三角筋が腋下神経麻痺などで機能が破綻すると、外転機能は著しく低下する
・下垂位と比較して挙上角度を増していくと、長さ張力曲線の関係から棘上筋の機能も徐々に低下する
・回旋軸の前方を走行する前部繊維→内旋運動
・回旋軸の後方を走行する前部繊維→外旋運動
b,圧痛好発部位とその評価
・棘上筋の圧痛は、棘上窩の内側1/4で認めることが多い
・前部繊維は上角付近、後部繊維は肩甲棘の上縁で顕著にある
前部繊維
:棘上窩を触診し、さらに上角部付近まで進めていく。
肩関節の伸展、内転、外旋方向に誘導すると、前部繊維が緊張するため圧痛部位を確認しやすい。
後部繊維
:棘上窩を触診し、肩甲棘の上縁まで進めていく。
肩関節を伸展、内転、内旋方向に誘導すると、後部繊維が緊張するため圧痛部位が確認しやすい。
c,伸長テスト
肩甲骨の固定は肩関節45度で行う
<前部繊維の伸長テスト>
肩関節をさらに外旋30度とした肢位を開始肢位
⬇︎
そこから内外転0度まで達しない場合、前部繊維の伸長性低下を疑う
<後部繊維の伸長テスト>
肩関節をさらに内旋30度とした肢位を開始肢位
⬇︎
そこから内外転0度まで達しない場合、後部繊維の伸長性低下を疑う
筋が原因となる拘縮に対する運動療法の実際 ex「棘上筋」
筋が原因となる拘縮に対する運動療法アプローチは
1、攣縮した筋の緊張を軽減するリラクゼーション
2、短縮した筋の伸長性を獲得するストレッチング
があり、この2つの技術の高さが治療成績に直結します
<リラクゼーション>
・リラクゼーションは、攣縮した筋の緊張を取り除くこと
・リラクゼーションをすることで、実際の触診により筋緊張と圧痛の改善を確認することが臨床的には極めて重要
<ストレッチング>
・ストレッチングは、筋の長さを回復すること
・ストレッチングをすることで実際の筋の伸長が得られ、その結果可動域も改善していることを確認することが臨床的には極めて重要
両者の手技は非常に似ているが、ストレッチングは等尺性収縮の施行することで筋の伸長刺激を加えることが特徴。
<棘上筋のリラクゼーション>
治療姿勢は背臥位
⬇︎
患者の上肢を治療者の大腿部に乗せ、治療者の一方の手は棘上筋の緊張程度を確認する
⬇︎
前部繊維:肩関節外旋と肩甲骨面上の内転を他動的に加える
⬇︎
肩関節の内旋と肩甲骨面上の外転の自動介助運動を行う
後部繊維:肩関節内旋と肩甲骨面上の内転を他動的に加える
⬇︎
肩関節外旋と肩甲骨面上の外転を自動介助運動を行う
※上記の一連の動作をリズミカルに反復し、筋緊張と圧痛が改善するまで実施する
<棘上筋のストレッチング>
治療姿勢は背臥位
⬇︎
筋を伸長位に誘導して、筋の短縮を確認する
⬇︎
治療者の一方の手は棘上筋の緊張程度を触診し、他の手は前腕を把持する
⬇︎
前部繊維:肩関節外旋と肩甲骨面上の内転を抵抗が増すまで伸長する
⬇︎
肩関節内旋と肩甲骨面上の外転の等尺性収縮を行う
⬇︎
可動域全体にわたり運動を誘導する
後部繊維:肩関節内旋と肩甲骨面上の内転を抵抗が増すまで伸長する
⬇︎
肩関節外旋と肩甲骨面上の外転の等尺性収縮を行う
⬇︎
可動域全体にわたり運動を誘導する
※上記の一連の動作をリズミカルに反復し、筋の伸長が得られるまで実施する
さいごに
今回は、「肩関節拘縮の評価と運動療法」について紹介しました
- 肩関節拘縮の基本評価
- 肩関節拘縮に対する基本的な考え方
- 筋が原因となる拘縮
この本は、肩関節拘縮の原因となった筋や靭帯に対しての施術方法を丁寧に説明している内容があり、
より臨床で分かりやすい内容となっています
また、臨床に出て曖昧となっていた生理学的な内容もイラスト付きで分かりやすく解説していて、
肩関節拘縮以上の知識が手に入ります
このように「知ってる」と「知らない」で助けられる患者さんの数が変わります
目の前の人を救うきっかけとして、この記事が参考になれば幸いです


コメント